Sindromul de tunel carpian

Generalităţi
Mâna este inervată de 3 nervi și de ramurile acestora: nervul median, nervul radial și nervul ulnar. La nivelul încheieturii mâinii nervul median împreună cu tendoanele muşchilor flexoare ale degetelor trece printr-un pasaj îngust denumit tunel carpian. Baza și pereţii laterali ai acestui tunel sunt formate de oasele carpiene (oase de la nivelul pumnului) dispuse în formă de arcadă iar tavanul/plafonul acestui tunel este reprezentat de un ligament rezistent (ligamentul carpian transvers). Sindromul de tunel (sau canal) carpian reprezintă afectarea nervului median prin compresia și iritarea acestuia la trecerea prin canalul carpian.
Cauze
În majoritatea cazurilor cauza rămâne necunoscută, femeile fiind mai afectate decât bărbaţii. În 50% din cazuri se manifestă la ambele mâini. Pacientii care îşi suprasolicită mâinile și degetele sunt mai predispuşi la această afecţiune (pianiștii, cei care lucrează mult la computer, constructorii, alpiniştii, jucătorii de tenis etc). Poliartrita reumatoidă, diabetul, obezitatea, femeile însărcinate sau hipotiroidismul sunt alţi factori care predispun la apariţia sindromului de tunel carpian.
Simptome
În stadiile incipiente boala se manifestă prin amorțeală și furnicături la nivelul palmei și al degetelor (degetul mare, arătătorul, degetul mijlociu și câteodată și degetul inelar). Pacientul resimte o durere (ca o arsură) ce se poate manifesta și în timpul nopţii, afectând astfel calitatea somnului. Miscarea și scuturarea mâinilor poate duce la ameliorarea simptomatologiei. În stadiile avansate durerile și amorţelile sunt permanente, apar și deficite motorii cu slăbiciunea forţei musculare. Pacientului îi va fi greu să țină o cană în mână sau să închidă nasturii de la cămașă, mişcările fine, de precizie, la nivelul mâinii fiind afectate.
Diagnostic
În urma anamnezei (reprezintă totalitatea informațiilor obținute de medic de la pacient) și a unui examen clinic precis și riguros putem suspiciona sindromul de tunel carpian. Electromiografia este o procedură care permite evaluarea nervilor periferici sau a activităţii musculare. Examenul electromiografic ne poate indica gradul de afectare al nervului. Această procedură este indispensabilă în stabilirea unui diagnostic corect.
Tratament
În stadiile incipiente ale bolii se poate opta pentru un tratament conservator, nechirurgical. Acesta constă în infiltratii locale, fizioterapie, purtarea unei orteze speciale modificarea activităţilor care duc la apariţia simptomelor. În cazurile severe în care simptomatologia nu se ameliorează, tratamentul chirurgical rămâne singura opțiune terapeutică. Intervenţia chirurgicală presupune secţionarea ligamentului carpian transvers printr-o incizie de 3-4cm. Astfel se măreşte dimensiunea tunelului carpian și se reduce presiunea asupra nervului median.
Recuperare
Intervenţia chirurgicală se poate realiza cu internare de zi (pacientul pleacă acasă la câteva ore după operaţie). Pacientul va purta timp de 1 săptămână o orteză specială pentru mână după care va începe recuperarea medicală. Activitățile cotidiene pot fi reluate după aproximativ 3-4 săptămâni.
Degetul în resort (trigger finger)

Generalităţi
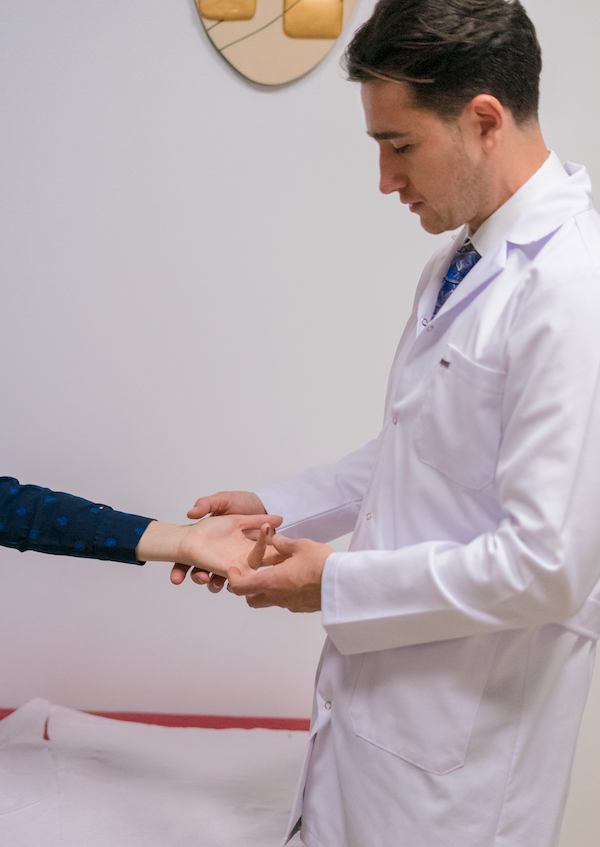
Degetul în resort (trigger finger, tenosinovita stenozantă a degetului) presupune blocarea în flexie a unui deget de la mână. Tendoanele flexoare culisează la nivelul degetelor prin anumite tuneluri. Atunci când tendonul este inflamat acesta îşi măreşte volumul și astfel se produce blocarea alunecării tendonului prin tunel. De cele mai multe ori acest blocaj apare la baza degetului afectat, acesta blocându-se în palmă.
Cauze
Cauza rămâne de multe ori necunoscută, femeile fiind mai afectate decât bărbaţii. Degetul în resort apare mai frecvent la pacienţii care suferă de poliartrită reumatoidă, diabet, gută sau hipertensiune arterială. Pacientii care îşi suprasolicită mâinile și degetele sunt mai predispuşi la această afecţiune (pianiștii, cei care lucrează mult la computer, constructori, alpiniști, jucătorii de tenis etc).
Simptome
Degetul rămâne flectat (îndoit) în palmă și nu poate fi îndreptat decât cu dificultate. De multe ori pacientul este nevoit să tragă de deget pentru a-l îndrepta. De asemenea apare și o durere în palmă, de obicei la baza degetului afectat. De multe ori se poate palpa și un nodul în palmă. Cele mai afectate degete sunt degetul mijlociu și cel inelar, însă patologia poate apărea la orice deget și chiar la ambele mâini simultan.
Diagnostic
În urma anamnezei (reprezintă totalitatea informațiilor obținute de medic de la pacient) și a unui examen clinic precis și riguros putem diagnostica cu certitudine degetul în resort.
Tratament
În stadiile incipiente ale bolii se poate opta pentru un tratament conservator, nechirurgical. Acesta constă în infiltrații locale, fizioterapie, purtarea unei orteze speciale, modificarea activităţilor care duc la apariţia simptomelor. În cazurile severe în care simptomatologia nu se ameliorează, tratamentul chirurgical rămâne singura opțiune terapeutică. Operaţia presupune secționarea tunelului (cel mai frecvent cel de la baza degetului) care blochează culisarea normală a tendonului. Incizia este de aproximativ 2 cm. Astfel se extinde spaţiul tunelului și tendoanele flexoare pot aluneca fără nici un obstacol.
Recuperare
Intervenţia chirurgicală se realizează prin internare de zi (pacientul pleacă acasă la câteva ore după operaţie). Pacientul îşi poate mobiliza degetul imediat după operaţie. Activitățile cotidiene pot fi reluate după aproximativ 2 săptămâni.
Tenosinovita de Quervain
Generalităţi
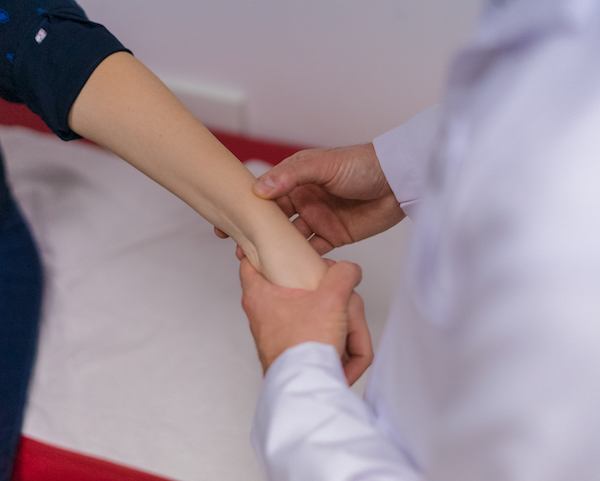
Tenosinovita de Quervain reprezintă inflamația tecii ce înconjoară 2 tendoane ale policelui (degetul mare de la mână) de la nivelul încheieturii mâinii. Tendoanele afectate sunt tendoanele muşchilor abductor lung și extensor scurt al policelui ce sunt implicaţi preponderent în mișcările de prehensiune (acţiunea mâinii de a prinde, de a apuca cu ajutorul degetelor). Tendoanele sunt învelite de o teacă (membrană) care are rolul de a le proteja și de a asigura lubrifierea acestora în timpul mişcării.
Cauze
Cauza rămâne de multe ori necunoscută, femeile fiind mai afectate decât bărbaţii, mai ales în perioada sarcinii. Pacienţii care efectuează activităţi care presupun suprasolicitarea mâinilor și a policelor, în special mișcările repetitive de flexie-extensie a degetului mare, sunt mai predispuşi la această afecţiune (croitori, pianişti, cei care lucrează mult la computer, constructori, alpinişti, jucatorii de volei, bowling etc).
Simptome
Durerea la nivelul încheieturii mâinii reprezintă principalul simptom al tenosinovitei de Quervain. Durerea poate iradia atât în antebraţ cât și la nivelul degetelor. De asemenea poate apărea și o tumefactie (umflătură) locală. Anumite activităţi sunt frecvent asociate cu apariţia simptomatologiei, cum ar fi ridicatul în braţe a unui copil, ridicarea unei sacoșe, deschiderea capacului unui borcan etc.
Diagnostic
În urma anamnezei (reprezintă totalitatea informațiilor obținute de medic de la pacient) și a unui examen clinic precis și riguros putem diagnostica cu certitudine tenosinovita de Quervain.
Tratament
În stadiile incipiente ale bolii se poate opta pentru un tratament conservator, nechirurgical. Acesta constă în infiltrații locale, fizioterapie, purtarea unei orteze speciale, modificarea activităţilor care duc la apariţia simptomelor. În cazurile severe în care simptomatologia nu se ameliorează, tratamentul chirurgical rămâne singura opțiune terapeutică. Intervenția chirurgicală presupune eliberarea tendoanelor de teaca inflamată printr-o incizie de aproximativ 3 cm.
Recuperare
Intervenţia chirurgicală se realizează prin internare de zi (pacientul pleacă acasă la câteva ore după operaţie). Pacientul va purta timp de 1 săptămână o orteză specială pentru mână după care va începe recuperarea medicala. Activitățile cotidiene pot fi reluate după aproximativ 3-4 săptămâni.
Boala Dupuytren
Generalităţi
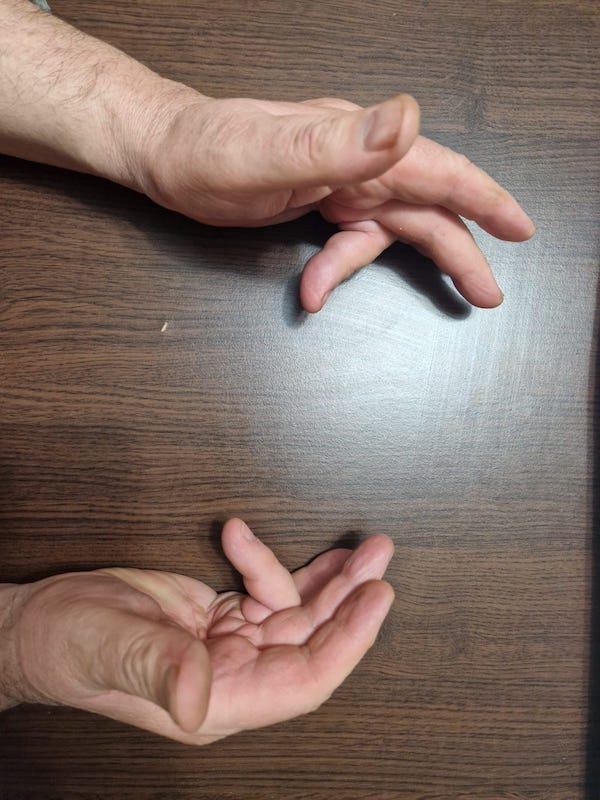
Boala sau contractura Dupuytren presupune îngroşarea progresivă a stratului de ţesut care se află sub pielea palmei. Ţesutul dintre piele și tendoanele care sunt responsabile de flexia (îndoirea) degetelor se îngroaşă și se contractă producând în timp deformarea în flexie a acestora. Această afecţiune progresează lent și este ireversibilă, se poate manifesta doar la nivelul palmei, în stadii avansate progresia fiind și la nivelul degetelor.
Cauze
Cauzele apariției acestei afecţiuni sunt necunoscute. De obicei se manifestă la persoanele trecute de 40 ani, bărbaţii fiind mai predispuşi la a face boala. Factorul ereditar poate fi luat în considerare. De asemenea fumatul, abuzul de alcool, diabetul zaharat, bolile hepatice sunt alţi factori care pot contribui la apariţia bolii Dupuytren.
Simptome
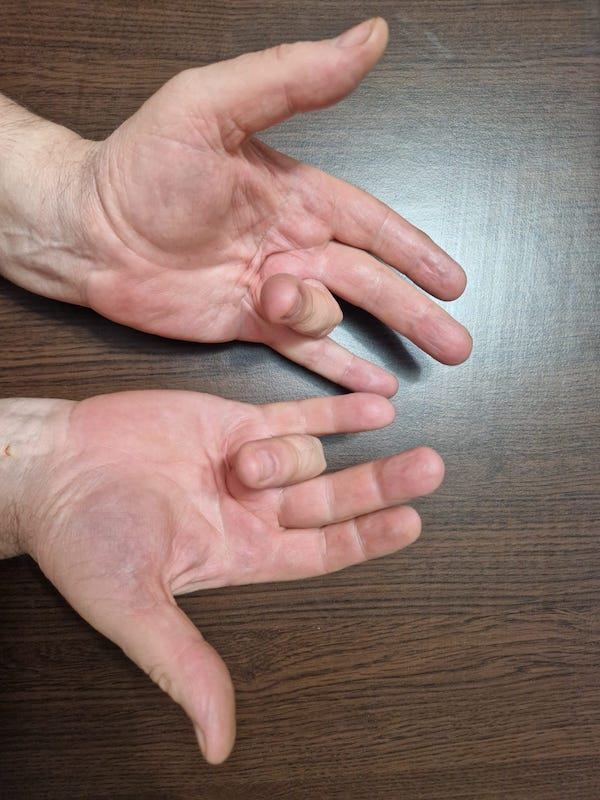
Primul simptom observat este apariţia unui nodul (umflătură bine localizată) la nivelul palmei sau bazei degetelor. Acesta nu este dureros, însa de multe ori poate fi sensibil la palpare. Pielea se poate îngroşa devenind astfel mai dură. Pe măsură ce boala progresează acest nodul se transformă într-o coardă superficială situată imediat sub piele și ataşată de tendoanele flexoare ale degetelor. Contractura apare atunci cand această coardă trage degetele înspre palmă, determinând astfel contractura în flexie a degetelor. Cele mai frecvente degete afectate sunt inelarul și degetul mic. În stadii avansate funcţia mâinii este grav afectată. Activităţile zilnice uzuale precum scrisul, igiena zilnică, spălatul pe mâini, îmbrăcatul, ridicarea anumitor obiecte pot fi dificil de realizat.
Diagnostic
În urma anamnezei (reprezintă totalitatea informațiilor obținute de medic de la pacient) și a unui examen clinic precis și riguros putem diagnostica cu certitudine contractura Dupuytren.
Tratament
Scopul tratamentului bolii Dupuytren este de a menține funcţionalitatea mâinii afectate. În stadiile incipiente ale bolii se poate opta pentru un tratament conservator, nechirurgical. Acesta constă în kinetoterapie și purtarea unei orteze speciale. În cazurile severe în care funcția mâinii este deteriorată, tratamentul chirurgical rămâne singura opţiune terapeutică. Intervenția chirurgicală presupune îndepartarea cordoanelor care flectează degetele în palmă, astfel restabilindu-se mobilitatea mâinii.
Recuperare
Intervenţia chirurgicală se poate realiza cu internare de zi (pacientul pleacă acasă la câteva ore după operaţie) sau pacientul rămâne internat în spital 1 noapte. Cu cât stadiul bolii este mai avansat cu atât recuperarea devine mai dificilă și mai de lungă durată, de la câteva săptămâni ajungând până și la câteva luni.